|
Amikor a paraziták a vérben keringenek, levertség,
végtagfájdalom, hidegrázás léphet fel. Jellemző a vérvizelés is.
Csökken a hólyag kapacitása, egyre gyakrabban kell vizelni, a
gennyvizelés fájdalmat okoz. Az uréter hegesedése is tünetekkel jár:
deréktáji fájdalom, láz lép fel.
A laboratóriumi vizsgálatok során a
vizeletüledékben kimutathatóak a Schistosomák élő vagy elpusztult
petéi. Ez egy bizonyító erejű lelet. A vérsejtek közül a leukociták és
eozinofil sejtek száma növekedik, de egyéb változást a laboratóriumi
leletben nem észlelünk.
A képalkotó eljárások közül a röntgenfelvételen a
hólyag és az uréter falában meszesedések láthatók. A kontrasztanyagos
urográfián az uréterek hegesedésének megfelelően különböző mértékű
üregrendszeri tágulatok láthatók. Láthatjuk a lecsökkent
hólyagkapacitást, a hólyag formai változásai daganatos elváltozásra
hívhatják fel a figyelmünket. Hólyagtükrözés során gyulladást, a
hólyag felszínéből kiemelkedő, exofitikus elváltozásokat találhatunk.
Szövetminta-vizsgálat szóba jöhet, ha kétséges a diagnózis.
A bilharziázis terápiája elsődlegesen nem műtéti. A
gyógyszeres kezelésben parazitaellenes szerek: a praziquantel,
metrifonát, lucanthon, niridazol és oxamniquine a legfontosabbak.
Mellékhatásként hányás, émelygés, májkárosodás, spermatogenesis
gátlása, EKG-eltérések jelentkezhetnek. Antibiotikumok adására is
szükség lehet (Zaghloul, 2008).
Egyes betegek későn kerülnek kórismézésre, ha ezek
gyógyszeres kezelése eredménytelen, műtéti kezelés szükséges. Invazív
daganatok első műtétje is minden esetben endoszkópos, az így kivett
szövet vizsgálatával bizonyítjuk az izominvazivitást. A daganatot
ritkán húgycsövön keresztül (transzuretrálisan) is el tudjuk
távolítani, az esetek túlnyomó többségében csak bizonyosságot szerzünk
arról, hogy az elváltozás karcinóma és a daganat izominvazív
(Zaghloul, 2008).
Az igen rosszindulatú izominvazív daganatok kuratív
terápiája a hólyag eltávolítása. Cisztektómia során eltávolítjuk a
húgyhólyagot, férfiaknál a prosztatát és az ondóhólyagokat, nőknél az
esetek egy részében a vagina mellső falát, a méhet és a petefészkeket.
A húgycső nyálkahártyájának eltávolítása egyéni elbírálást igényel.
Minden esetben el kell végezni a környéki nyirokcsomók kiirtását is.
Számos vizsgálat bizonyította, hogy a hólyagdaganatok során végzett
nyirokcsomó-eltávolítás kiterjedése összefügg a betegek túlélési
arányával (Fedewa et al., 2009; Hautmann et al., 2009; Miyake et al.,
2010; Shariat et al., 2010). Rossz prognosztikai tényező, ha a műtét
során az egyik vese már le van záródva, és az is, ha látható –
cseresznyényi vagy annál nagyobb – nyirokcsomóáttéteket találunk.
Ugyancsak rossz prognosztikai tényező, ha a műtét során a daganat a
hólyag külső felszínén is észlelhető, azaz a daganat áttörte a hólyag
falát. A műtét jelentős megterheléssel jár, ezért fontos a műtét
előtti aneszteziológiai és/vagy belgyógyászati vizsgálat. A hólyag
eltávolításával csak a műtét fele történik meg. Az urétereket a hólyag
felett átvágjuk, és mivel azokból folyamatosan csepeg a vizelet,
valahova el kell vezetni azokat. Az uréterdeviációknak több lehetséges
módjuk van (Miyake et al., 2010; Traver et al., 2009; de Vries et al.,
2010).
Inkontinens vizeletdeviációk
a.) Ureterocutaneostomia, azaz az uréter(ek) bőrhöz való
kiszájaztatása. Egyszerű eljárás, amely során az urétert a köldök
magasságában, általában a jobb oldalon, a bőrön kiszájaztatjuk, és a
vizelet a ráragasztott, cserélhető vizeletes zacskóba ürül. Ez
kézenfekvő, ha a daganat előrehaladt állapotban van, és ha a beteg
általános állapota gyenge. Könnyebb a választás, ha a betegnek csak
egy – vagy egy funkcionális – veséje van, hiszen akkor csak egy
urétert kell kivezetni. Két uréter és két jó vese esetén is a bal
urétert a mezentérium alatt átvezetve a jobb uréter oldalába
szájaztatva, uretero-ureterosztomiát végzünk.
b.) Ileum conduit (Bricker-hólyag) A leggyakrabban
használt vizeletelterelési forma: az USA-ban 85%-ban, Svédországban
65%-ban, klinikánkon kb. 70%-ban alkalmazzuk. Ebben az esetben egy
kirekesztett ileum- (csípőbél) bélszakasz egyik végét szájaztatjuk a
bőrhöz, a másik végébe az urétereket ültetjük, és a bél folytonosságát
helyreállítjuk. Ebben az esetben a kirekesztett ileumszakasz
rezervoárként működik. Ez nem kontinens sztóma (szájadék), ezért a
vizeletes zsák viselése itt is szükséges (6. ábra).
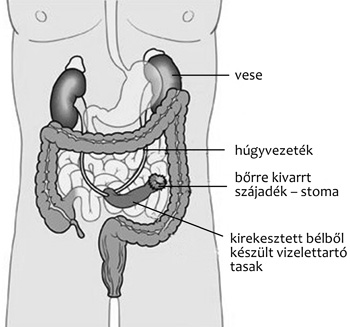
6. ábra • Ileum conduit sémás képe
Kontinens vizeletdeviációk
a.) Ureterosigmoidostomia (Mainz-pouch II) Ebben az esetben a
szigmabél szakaszait U-alakban egymás mellé fektetve, azokat
összenyitva, olyan hólyagot képezünk, amelyben alacsony a nyomás, mert
az új hólyag kapacitása jelentősen megnőtt, s így a belé vezetett
uréterekben reflux nem képződik. A kontinenciát a beteg végbelének
záróizma biztosítja. A nagy volumenű tasak biztonságos rezervoárja a
vizeletnek. Szövődménye a beültetett uréter szűkülete, és
varratelégtelenség is előfordulhat (7. ábra).
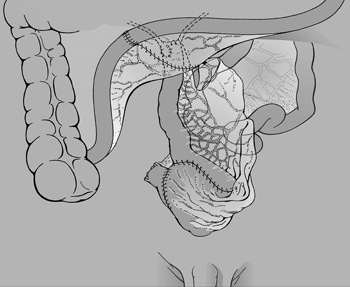
7. ábra • Studer-féle vizeletrezervoár sémás
rajza (U. Studer hozzájárulásával)
b.) Ortotopikus hólyagok. Ezek lényege, hogy a
kirekesztett ileumból készült tasakot a hólyag eredeti helyén a
megőrzött húgycső végéhez varrjuk, ezáltal a kontinenciát a megmaradt
húgycső záróizma biztosítja. A kirekesztett és felvágott ileum
bélszakaszt vagy W-alakban (Hautmann szerint), vagy U-alakban (Studer
szerint) egymás mellé fektetjük, azokat összevarrjuk, és zárt tasakot
képezünk belőlük. Sajnos, radikális cisztektómia során jelentős
idegkötegek sérülnek, ezért szövődmények között főleg az éjszakai
inkontinenciával, nőknél jelentős vizeletmaradékkal történő vizeléssel
és egyéb szövődményekkel kell számolni. A betegeket a műtét után
napokig intenzív osztályon kell ápolni, vénán keresztül kell táplálni.
Az ortotopikus hólyagpótlás következménye a vér pH-jának eltolódása,
ami súlyos anyagcserezavarhoz vezethet, ezért ezt
nátrium-hidrokarbonáttal, azaz szódabikarbónával tudjuk egyensúlyban
tartani. Tudni kell, hogy a B12- és a zsíroldékony vitaminok
felszívódása is zavart szenved (Miyake et al., 2010; Traver et al.,
2009).
Sebészi kezelés eredménytelen gyógyszeres terápia,
illetve szövődmények kialakulása esetében indikált.
Prognózis. Korai diagnózis és erélyes terápia
esetében a gyógyulási arány 90-95%-ra tehető. Ismétlődő infekciók
azonban jelentős károkat okozhatnak a húgyúti rendszer működésében,
ami akár az egész életet végigkísérő, krónikus folyamattá válhat, és
évekkel rövidítheti meg a várható élettartamot. Az ötéves túlélés
T2-stádiumban 74%, T3-ban 52%, T4-ben csak 36% (2,3,6,8).
Kulcsszavak: bilharziázis, húgyhólyagdaganat, műtéti kezelés
IRODALOM
Abdulamir, Ahmed S. et al. (2009): Tumor
Markers of Bladder Cancer: The Schistosomal Bladder Tumors Versus
Non-Schistosomal Bladder Tumors. Journal of Experimental and Clinical
Cancer Research. 25, 28, 27. •
WEBCÍM >
Fedewa, Stacey A. et al. (2009): Incidence
Analyses of Bladder Cancer in the Nile Delta Region of Egypt. Cancer
Epidemiology. 33, 3–4, 176–181. •
WEBCÍM >
Gouda, Iman et al. (2007): Bilharziasis
and Bladder Cancer: A Time Trend Analysis of 9843 Patients. Journal of
the Egyptian National Cancer Institute. 9, 2, 158–162. •
WEBCÍM >
Hautmann, Richard E. – Volkmer, B. G. –
Gust, K. (2009): Quantification of the Survival Benefit of Early
Versus Deferred Cystectomy in High-Risk Non-Muscle Invasive Bladder
Cancer (T1 G3). World Journal of Urology. 27, 3, 347–351.
Miyake, Hideaki et al. (2010): Orthotopic
Bladder Substitution Following Radical Cystectomy in Women:
Comparative Study between Sigmoid and Ileal Neobladders. Urologic
Oncology. 5 January. [Epub ahead of print]
Shariat, Shahrokh F. et al. (2010):
International Validation of the Prognostic Value of Lymphovascular
Invasion in Patients Treated with Radical Cystectomy. British Journal
of Urology International. 105, 10, 1402–1412.
Traver, Michael A. – Vaughan, E. D. –
Porter, C. R. (2009) Radical Retropubic Cystectomy. British Journal of
Urology International. 104, 11, 1800–1821.
De Vries, Remco R. et al. (2010): Survival
after Cystectomy for Invasive Bladder Cancer. European Journal of
Surgical Oncology. 36, 3, 292–297.
Zaghloul, Mohamed S. (2008): Does
Schistosoma-Associated Bladder Cancer Differ from Urothelial Cancer?
Proof from the Laboratory and Clinic. Cancer Genetics and
Cytogenetics. 15, 180, 2, 160–162.
Zarzour, Ali H. et al. (2008): Muscle
Invasive Bladder Cancer in Upper Egypt: The Shift in Risk Factors and
Tumor Characteristics. BMC Cancer. 29, 8, 250. •
WEBCÍM >
|